従業員 各位
日頃のご精勤に心より感謝申し上げます。
5月度の衛生委員会の資料になります。
5月度のテーマは「肺がん検診について」です。
皆様に置かれましては、是非とも健康に留意いただき、
業務に努めていただきたいと考えております。
ご安全に!!
2023年5月度
衛生委員会資料
産業医 北村 香奈
がん検診シリーズ、今回は肺がん検診です。
肺がんは、日本人のがんによる死亡数のトップを続けています。
(男性がん死亡数トップ 女性は大腸がんがトップ)
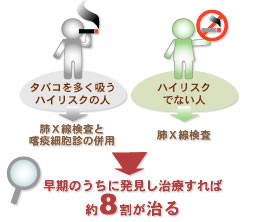
しかし、症状の出ないうちに検診を受診し、早期のうちに治療すれば約8割が治るようになりました。ですので、早期発見のために、肺がん検診を受けていただきたいと思いますので、その方法や意義を詳しくお伝えしたいと思います。
1.肺がん検診の基本情報
・肺がん検診の対象者 40歳以上 ・受診間隔 年に1回
・主な検診内容
問診、肺X線検査、喀痰細胞診
*喀痰細胞診の対象者は、50歳以上で喫煙指数(1日の喫煙本数×喫煙年数)が600以上の人。
現在喫煙されている方だけではなく、過去に喫煙していた方も対象になります。
3日間起床時に痰をとり、専用の容器に入れて提出します。痰に含まれる細胞を調べます。

・肺がん検診を受けられる場所と問合せ先
地方自治体(都道府県、市町村、特別区) 保健所(ホームページ、電話)
・肺がん検診の検査結果:検査後10日~1ヶ月ほどで主に文書で通知されます。
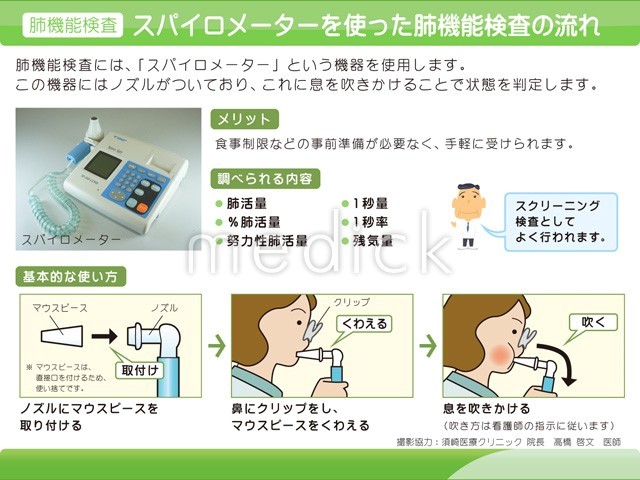
2.肺がん検診の具体的な流れ
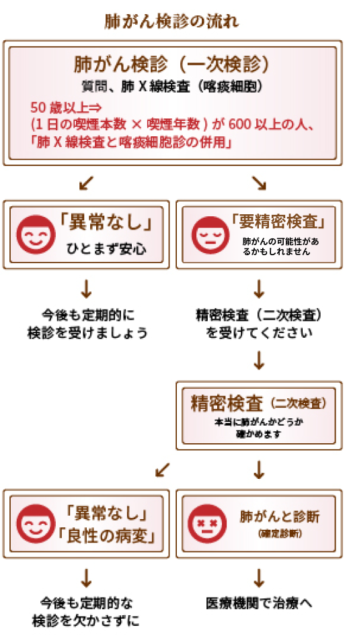
「肺X線検査」とハイリスクな人に対する「肺X線検査と喀痰細胞診の併用」は「有効性評価に基づく肺がん検診ガイドライン」(2006年)で、「対象とする集団の肺がんによる死亡率を減少させる」という肺がん検診の目的に合致すると科学的に証明され、「実施することをすすめる」と判定されています。
「低線量CT」も用いられていますが、死亡率減少効果の有無を判断する証拠が不十分と判定されています。低線量胸部CT検査は、通常の胸部CTの「3分の1程度の被ばく量」で受けられます。その反面、放射線量が少ないことにより画像の解像度が少し低くなります。メリットは、被ばく量が少ない上に検査時間が短いことです。その上、胸部X線検査と比較すれば詳細な検査を行うことができます。
3.肺がん検診の意義と目的
肺がんの一次検診では、問診と肺X線検査、またタバコを多く吸うハイリスクの人に対する肺X線検査と喀痰細胞診の併用、およびハイリスクでない人への肺X線検査だけが科学的に有効であると証明された方法です。
肺がんの予後(治療の経過具合)はあまりよくありませんでしたが、治療技術が進歩し、早期のうちに発見して治療すれば約8割が治るようになりました。無症状のうちに検診を受診した人では、早期の肺がんが発見される可能性が高いことが知られています。
肺がんの臨床病期別5年相対生存率

※【5年相対生存率】 がんと診断された場合に、治療でどのくらい命を助けられるかを示しています。がんと診断された人のうち5年後に生存している人の割合が、一般の日本人の5年後の生存率と比べてどのくらいなのかをパーセントで表しています。 出典:全がん協加盟施設の生存率共同調査
上表にあるように、がんが発見できても臨床病期(進展度、ステージ)が進んでいる状態で見つかった場合は、それだけ5年生存率が下がってしまいます。そのためにも、早期がんのうちに発見して治療することが重要になります。
「たばこを吸わないから肺がんにはならない」は大きな間違い!
非喫煙者の肺がんの原因として最もよく言われるのは受動喫煙ですが、それ以外にも根拠があるとされるリスク要因はヒ素、アスベスト、ディーゼル排ガス、煤煙、その他大気中の有害化学物質、放射線、女性ホルモン、遺伝的感受性など多岐に渡ります。その大部分が生活環境や性別、家系に関するものですので完全に予防(一次予防)することは難しく、また肺がんの早期では自覚症状は当てにならない事から、やはり検診などの機会を利用した早期発見、早期治療に努める(二次予防)ことが重要になります。

早期発見にはCT検査が有効?
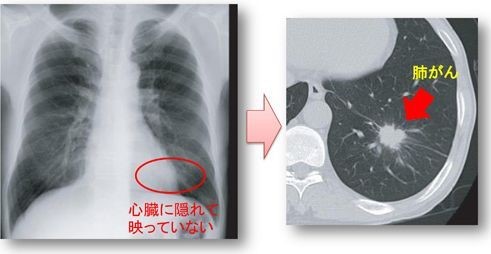
検診における肺がんの検査というとまず胸部X線(レントゲン)検査が根拠ある検査として推奨されています。しかし小さながんは胸部X線でははっきり映らない場合も多く、また心臓や太い血管の影に隠れた場所に発生する事も多いので、胸部X線だけでは早期発見は難しいとも考えられています。特に喫煙以外の原因による肺がんは肺の入り口(肺門部)ではなく奥の方(末梢)に発生しやすいため血痰や咳などの症状が出にくいという特徴があり、自覚症状や胸部X線検査だけで大丈夫だろうと安心することは危険です。
それに対して,胸部CT検査であれば影に隠れた、末梢にある1センチ以下の早期肺がんでも見つける事が可能(図4)で、実際に肺がんの死亡率を下げることも証明されています。日本でもこれまで胸部X線とCT検査の効果を比較した報告は多数ありますが、CTの方が少なくとも2倍、多くの施設では5倍から10倍も肺がん発見率の上昇が認められています。
検診におけるCT検査の放射線量は低く、検査にかかる時間も5分程度で特別な準備は必要ありません。肺がんの検査というと他に「喀痰検査」や「腫瘍マーカー」もありますが、早期発見のためにはやはりCT検査が一番有効というのが専門家の間でも一致した意見です。検診で一律にCT検査が導入されない理由は有効性や手間の問題ではなくコスト面が大きいと考えられます。肺がん検診の受診率はまだ20%台であり、肺がんから身を守るためには受診者一人一人が自ら必要な検査を取り入れていく意識を持つことが大切です。
以下の画像にも示しますが、レントゲンでは見えないがんがCTでははっきり捉えられていますね。
4.肺がん検診を受けたほうがいい人
がんは誰にでも起こる可能性がありますが、肺がんの発症リスクを上げる因子があります。
これらの内容に当てはまる方は、一年に一回は肺がん検診を行うことをおすすめします。
- 三親等以内にがん患者がいる

肺がんは、喫煙による発症リスクがかなり高いです。しかし、喫煙だけでなく三親等以内にがん患者がいる場合も、がん発症のリスクが高い傾向にあります。
がんは何らかの原因で遺伝子変異し発症するとされています。
ひとつの要因として、家族からの遺伝で「遺伝子変異しやすい構造」になっていることも考えられています。
- 痰や咳、胸痛が1カ月以上つづいている
肺がんの症状のひとつが、痰や咳、胸痛が1カ月以上続いていることが挙げられます。
咳や痰は珍しいものではないため軽く見られがちですが、症状が続く場合、肺がんなどの病気の可能性も考えられます。
さらに肺がんが進行すると、安静時でも息苦しさを感じたり、動悸がしたりすることがあります。その場合、早急に病院を受診しましょう。
- 喫煙の習慣がある
肺がんを発症した人のうち、男性で30%、女性で5%は喫煙が原因だと考えられています。
たばこの煙の中には発がん性物質が約70種類程含まれているとされます。
特に、50歳以上で喫煙指数(1日の喫煙本数×喫煙年数)が600以上の人はリスクが高いため、注意が必要です。だから、喀痰細胞診も必要なんでしたね。
喫煙習慣についてもちょっと。。。
喫煙とがん
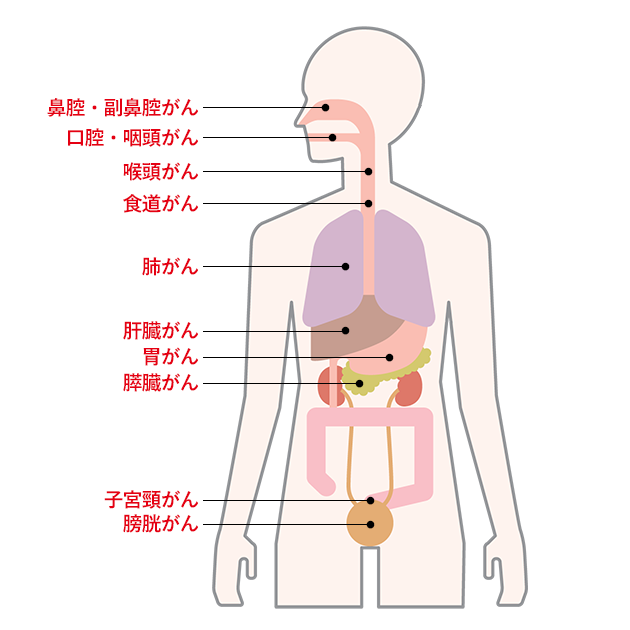
たばこの煙の中には、多くの発がん性物質が含まれます。喫煙は、多くの発がん性物質への暴露やDNAの損傷を引き起こし、がんのリスクを高めます。喫煙との因果関係が明らかになっているがんには、肺がん、口腔・咽頭がん、喉頭がん、鼻腔・副鼻腔がん、食道がん、胃がん、肝臓がん、膵臓がん、子宮頸がん、膀胱がんがあります。また、がん患者の喫煙は、生命予後を悪化させること、および二次がんを引き起こしやすくすることもわかっています。
煙に含まれる発がん性物質の影響
たばこの煙には5,000種類以上の化学物質が含まれます。健康影響が懸念され、発がん性があると報告されている物質が約70種類存在します。喫煙は発がん性物質への暴露やDNAの損傷により、多くの細胞を遺伝的に変化させる、がん抑制遺伝子の発現調節を変化させるなど、がんの発生メカニズムの様々な段階に作用すると考えられています。
図.喫煙している人がなりやすいがん
受動喫煙とがんの因果関係
たばこの煙に含まれる有害化学物質や発がん性物質は、副流煙や喫煙者が吐き出す煙の中にも含まれています。たばこの煙は、喫煙しない周りの人の健康へも悪影響を及ぼします。
肺がんについては、受動喫煙とがんとの因果関係が明らかな「レベル1」と判定されています。日本人を対象とした9つの疫学研究を統合解析した結果において、受動喫煙があると肺がんのリスクが約1.3倍増加することが報告されており、国際的な結果と同様であることが確認されています。また、鼻腔・副鼻腔がん、乳がんについても、現在までに得られている科学的知見が必ずしも十分ではないものの、受動喫煙とがんとの因果関係があると考えられる「レベル2」とされています。
加熱式たばことがん
加熱式たばこの煙に含まれる発がん性物質については、紙巻たばこよりも少ないという報告はあるものの、その一方で、紙巻たばこには含まれない有害化学物質や紙巻たばこよりも多く含む物質があるという指摘もあります。
喫煙を開始してからがんに罹患するまでには、20-30年という期間があります。加熱式たばこがわが国で販売を開始し、急速に普及してからまだ10年程度。現時点では加熱式たばことがんの因果関係は明らかになっておらず、また明らかになるまでには時間がかかると見込まれます。
喫煙とCOPDとの関連
喫煙は、慢性閉塞性肺疾患(COPD)の原因になることが明らかになっています。COPDは臨床的診断名で、「たばこ煙を主とする有害物質を長期に吸入曝露することなどにより生ずる肺疾患であり、呼吸機能検査で気流閉塞を示す」と定義されています。COPDは肺気腫と慢性気管支炎を含んでおり、2つの病名を用いて定義していた従来の考え方を改めたものとなっています。
喫煙はCOPDのリスクの9割を占めるとされています。世界保健機構(WHO)の報告によると、COPDは世界の疾患別の死亡順位が第3位となっており、2019年の1年間におよそ300万人(全死亡者数に占める割合は6%)がCOPDで亡くなっていると推計されています[2]。
COPDは予防可能な疾患として、世界の公衆衛生上の重要な課題となっています。わが国では、COPDでありながら未受診の方が500万人以上いると推定され、COPDによる死亡者数は年間約18,000人と報告されています[3]。
他にも喫煙は、呼吸機能の低下、結核による死亡との関連も因果関係を推定するのに十分な証拠がある(レベル1)と判断されています。気管支喘息の発症および増悪、結核発症、結核再発、および突発性肺線維症との関連については、因果関係を示唆しているが十分でない(レベル2)と判定されています。
COPDでは胸部レントゲン検査で肺が膨張して心臓や横隔膜を圧迫している所見を認めます。診断をつけるには呼吸機能検査を受ける必要があります。
肺がんはがんの中でも、とくに治療成績が悪い傾向にあるがんです。
そのひとつの要因としては、自覚症状が体に現れた段階ですでにがん細胞が全身に広がっているケースが多いからです。ですから、冒頭でもお伝えしましたが、肺がん検診によって自覚症状がない状態で発見できるかどうかが、非常に大切です。みなさん、肺がん検診を面倒だと思わず必ず1年に一度は受けるようになさってください!